НОВЫЙ АЛГОРИТМ ВЕДЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ РАН ПОЛОСТИ РТА В ЗАВИСИМОСТИ ОТ ТИПА ЗАЖИВЛЕНИЯ
Ганжа И.Р., Ахмадиева Е.О.
Подробнее
Нет в наличии
Описание
Аннотация. Успех хирургических вмешательств в полостирта оценивается не только устранением основной проблемы, но скоростью и особенностями заживления операционной раны. Наиболее предпочтительным результатомсчитается заживление первичным натяжением, но далеконе всегда, врачу клиницисту удаётся предугадать и спланировать течение послеоперационного процесса. На практике доктора нередко наблюдают разнообразные варианты заживления ран. Нами разработан и апробирован алгоритм ведения послеоперационных ран в зависимости отклинических проявлений.
Введение. Хирургические манипуляции в практике врачастоматолога сопровождаются нарушениемцелостности мягких тканей. Успех таких вмешательств оценивается не только устранением основнойпроблемы, но и скоростью и особенностями заживления операционной раны [1]. Заживление первичнымнатяжением является наиболее предпочтительным результатом, так как характеризуется спокойным течением послеоперационного периода, образованием слабовыраженного рубца или вовсе его отсутствием, когда ткани восстанавливаются до исходного состояния[2]. При благоприятных условиях рана заживает в течение нескольких дней без клинических признаковвоспаления, экссудата и грануляций. Однако не всегдаудаётся добиться такого результата [3].
При проведении хирургических манипуляцийнеобходимо учитывать ряд местных и общих факторов, оказывающих влияние на заживление ран мягкихтканей полости рта. К местным факторам можно отнести гигиеническое состояние полости рта перед оперативным вмешательством, а также состояние десневогокрая. Известно, что плановые операции должны проводиться в условиях отсутствия воспаления десны (гингивит, пародонтит), что улучшает течение послеоперационного периода [4]. При прогнозировании исходаоперации учитывается использование малоинвазивных техник, которые значительно снижают травмумягких тканей и улучшают сопоставление краёв раны,а также дизайн лоскута [5]. Тонкий лоскут содержит всебе меньше кровеносных сосудов, что может привести к ишемическому некрозу самой уязвимой зоны –краёв лоскута, и впоследствии рана будет заживатьвторичным натяжением. Ещё одним риском развитияосложнений постоперационного периода являетсянатяжение лоскута, что приводит к сдавливанию сосудов, прорезыванию нити и некротическим изменениям. Кроме местных факторов врачустоматологунеобходимо учитывать ряд общих факторов при планировании лечения. Среди них соматические заболевания пациента (сахарный диабет, эндокринопатии), курение, состояние иммунитета, приём специфическихпрепаратов (бисфосфонаты, антикоагулянты), отсутствие мотивации пациента на сотрудничество с врачом[6]. Кроме того, в регулировании внутриклеточных итканевых процессов играет роль психосоматическоесостояние пациентов [7]. Все эти факторы в совокупности влияют на столь важный процесс заживленияран мягких тканей, а, следовательно, и на успех планируемого оперативного вмешательства.
Цель исследования. Изучение особенностей заживления хирургических ран полости рта, факторов,влияющих на заживление послеоперационныхпроцессов и создание алгоритма ведения в зависимости от клинических проявлений раневого процесса.
Материалы и методы. На базе частной стоматологической клиники в г. Самара в течение 6 месяцев,на амбулаторном приёме выполнялись плановые хирургические вмешательства. Среди них внутрикостнаяимплантация, пародонтологические операции, мукогингивальная хирургия, мягкотканые и костнопластические операции. Под наблюдением находилось 90 пациентов в возрасте от 27 до 59 лет, не имеющих тяжёлых хронических неконтролируемых соматических заболеваний, не принимающие специфические медикаменты, оказывающие влияние на свёртывание крови иобмен в костной ткани.
После плановых хирургических манипуляций, на 45 сутки проводили осмотр послеоперационной зоны спомощью стоматологического зеркала, стоматологического пинцета и зонда. Обследование проводилось встоматологическом кресле, освещение стандартное.Результаты клинического осмотра постоперационнойраны оценивались по следующим критериям: сопоставление краёв раны, наличие или отсутствие отёка,экссудации, гиперемии, наличие фибринозного налёта,наличие или отсутствие гнойного отделяемого, субъективные ощущения пациента. Данные обследованиязаносились в медицинские карты стоматологическогобольного и единый реестр исследования.
Результаты и обсуждение. После анализа результатов обследования пациенты разделились на 6групп в зависимости от состояния постоперационнойраны и периферических мягких тканей на моментосмотра. К первой группе были отнесены пациенты снаиболее благоприятным течением заживления раны:у них отмечалось полное «сращивание» краёв раны полинии разреза, отсутствие отёка тканей, экссудации игиперемии, не выявлялось наличие фибрина в зоне хирургических вмешательств и периферии, пациенты непредъявляли жалоб на боль. Первую группу составили21 человек.
Ко второй группе было отнесено 27 человека. Течение заживления было также благоприятным: отмечалось полное «сращивание» краёв раны по линии разреза, отсутствие отёка тканей, экссудации и гиперемии, пациенты не предъявляли жалоб на боль. Однакоу этой группы пациентов отмечалась слабовыраженнаяполоска фибрина по линии разреза, которая легко снималась или смывалась при орошении раневой поверхности антисептиком.
Третью группу составили пациенты, у которых отмечалось значительное количество фибринозногоналёта по линии швов и на окружающих тканях.Остальные критерии оценки состояния постоперационных ран совпадали с первыми двумягруппами. В эту группу вошло 20 человек в возрасте 27– 59 лет.
К четвертой группе мы отнесли пациентов, у которых отмечалось полное «сопоставление» краёв раныпо линии хирургического разреза, отсутствие отёкамягких тканей, экссудации и жалоб на боль. При этом,выявлялась незначительная гиперемия тканей в зонехирургии и прилежащих тканей, а также присутствовало значительное количество фибринозного налёта полинии швов и в области окружающих тканей. К этойгруппе по результатам осмотра мы отнесли 17 человек.
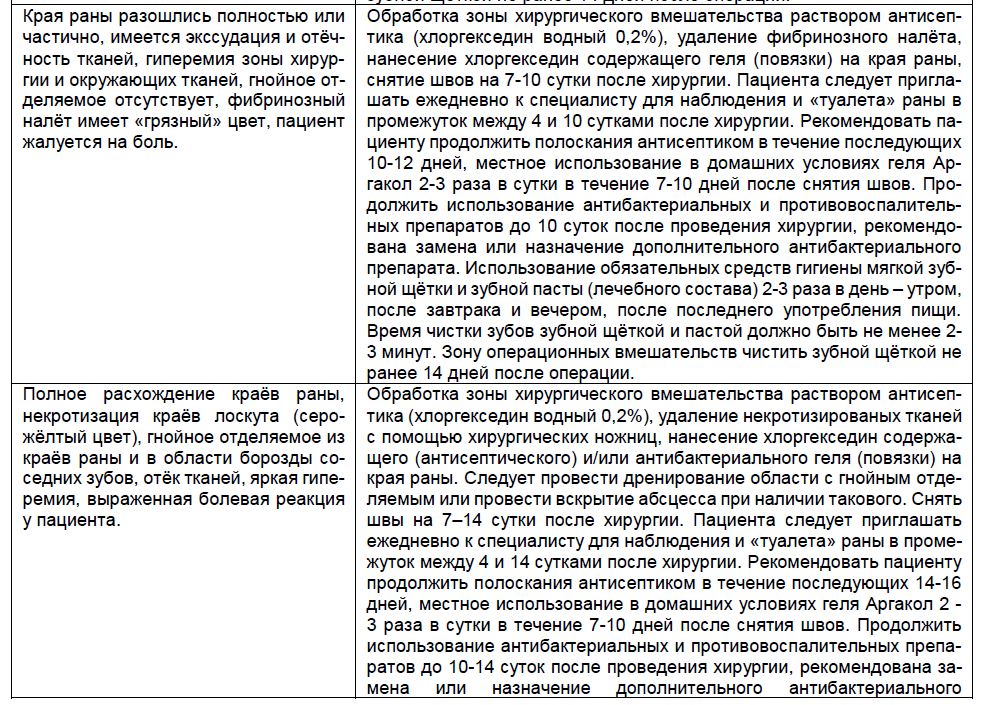
Пятую группу составили пациенты с относительнонеблагоприятным течением раневого процесса. У нихотмечалось частичное или полное расхождение краёвраны, экссудация и отёчность тканей, гиперемия зоныхирургии и окружающих тканей, фибринозный налёт«грязного» цвета, гнойное отделяемое отсутствовало, апациент предъявлял жалобы на боль. К этой группе отнесено 3 человека в возрасте 47, 52 и 59 лет.
Шестая группа пациентов с самым неблагоприятным течением характеризовалась следующими признаками: полное расхождение краёв раны, некротизация краёв лоскута (серожёлтый цвет), гнойное отделяемое из краёв раны и в области борозды соседних зубов, отёк тканей, яркая гиперемия, выраженнаяболевая реакция у пациента. В этой группе находилось2 человека в возрасте 55 и 58 лет. Их состояние можносвязывать с совокупностью факторов: неудовлетворительный уровень индивидуальной гигиены полостирта, ненадлежащий уход за послеоперационной ранойи несоблюдение рекомендаций лечащего врача по приёму антибактериальных и противовоспалительныхпрепаратов, а также ухудшение соматического состояния пациента в послеоперационный период.
Всем пациентам было проведено своевременное лечение постоперационной раны мягких тканей полостирта в зависимости от клинического состояния и принеобходимости коррекция назначений лекарственныхпрепаратов и рекомендаций. Все манипуляции и назначения протоколировались в медицинской карте стоматологического больного. После анализа распределенияпациентов в зависимости от типов заживления раневых процессов, проведённого лечения и его результатов было принято решения о создании единого алгоритма ведения постоперационных ран мягких тканейполости рта в зависимости от их состояния (таблица 1).Создание такого алгоритма крайне актуально, так какведение послеоперационных ран у разных пациентовне может вестись по одному шаблону, и лечебная тактика должна отличаться в соответствии с даннымиклинической картины заживления.



Заключение. Созданный нами алгоритм основанна базовых клинических принципах и приёмах. Техники и критерии обследования легко воспроизводимыи могут быть выполнены на амбулаторном или стационарном приёме стоматологомхирургом. В алгоритмвключены подробные рекомендации докторам и пациентам, а также приведён перечень рекомендуемыхлекарственных препаратов. Использование данногоалгоритма позволит прогнозируемо вести послеоперационные раны с учётом состояния мягких тканей области хирургии и особенностей течения раневого процесса у пациента.
Введение. Хирургические манипуляции в практике врачастоматолога сопровождаются нарушениемцелостности мягких тканей. Успех таких вмешательств оценивается не только устранением основнойпроблемы, но и скоростью и особенностями заживления операционной раны [1]. Заживление первичнымнатяжением является наиболее предпочтительным результатом, так как характеризуется спокойным течением послеоперационного периода, образованием слабовыраженного рубца или вовсе его отсутствием, когда ткани восстанавливаются до исходного состояния[2]. При благоприятных условиях рана заживает в течение нескольких дней без клинических признаковвоспаления, экссудата и грануляций. Однако не всегдаудаётся добиться такого результата [3].
При проведении хирургических манипуляцийнеобходимо учитывать ряд местных и общих факторов, оказывающих влияние на заживление ран мягкихтканей полости рта. К местным факторам можно отнести гигиеническое состояние полости рта перед оперативным вмешательством, а также состояние десневогокрая. Известно, что плановые операции должны проводиться в условиях отсутствия воспаления десны (гингивит, пародонтит), что улучшает течение послеоперационного периода [4]. При прогнозировании исходаоперации учитывается использование малоинвазивных техник, которые значительно снижают травмумягких тканей и улучшают сопоставление краёв раны,а также дизайн лоскута [5]. Тонкий лоскут содержит всебе меньше кровеносных сосудов, что может привести к ишемическому некрозу самой уязвимой зоны –краёв лоскута, и впоследствии рана будет заживатьвторичным натяжением. Ещё одним риском развитияосложнений постоперационного периода являетсянатяжение лоскута, что приводит к сдавливанию сосудов, прорезыванию нити и некротическим изменениям. Кроме местных факторов врачустоматологунеобходимо учитывать ряд общих факторов при планировании лечения. Среди них соматические заболевания пациента (сахарный диабет, эндокринопатии), курение, состояние иммунитета, приём специфическихпрепаратов (бисфосфонаты, антикоагулянты), отсутствие мотивации пациента на сотрудничество с врачом[6]. Кроме того, в регулировании внутриклеточных итканевых процессов играет роль психосоматическоесостояние пациентов [7]. Все эти факторы в совокупности влияют на столь важный процесс заживленияран мягких тканей, а, следовательно, и на успех планируемого оперативного вмешательства.
Цель исследования. Изучение особенностей заживления хирургических ран полости рта, факторов,влияющих на заживление послеоперационныхпроцессов и создание алгоритма ведения в зависимости от клинических проявлений раневого процесса.
Материалы и методы. На базе частной стоматологической клиники в г. Самара в течение 6 месяцев,на амбулаторном приёме выполнялись плановые хирургические вмешательства. Среди них внутрикостнаяимплантация, пародонтологические операции, мукогингивальная хирургия, мягкотканые и костнопластические операции. Под наблюдением находилось 90 пациентов в возрасте от 27 до 59 лет, не имеющих тяжёлых хронических неконтролируемых соматических заболеваний, не принимающие специфические медикаменты, оказывающие влияние на свёртывание крови иобмен в костной ткани.
После плановых хирургических манипуляций, на 45 сутки проводили осмотр послеоперационной зоны спомощью стоматологического зеркала, стоматологического пинцета и зонда. Обследование проводилось встоматологическом кресле, освещение стандартное.Результаты клинического осмотра постоперационнойраны оценивались по следующим критериям: сопоставление краёв раны, наличие или отсутствие отёка,экссудации, гиперемии, наличие фибринозного налёта,наличие или отсутствие гнойного отделяемого, субъективные ощущения пациента. Данные обследованиязаносились в медицинские карты стоматологическогобольного и единый реестр исследования.
Результаты и обсуждение. После анализа результатов обследования пациенты разделились на 6групп в зависимости от состояния постоперационнойраны и периферических мягких тканей на моментосмотра. К первой группе были отнесены пациенты снаиболее благоприятным течением заживления раны:у них отмечалось полное «сращивание» краёв раны полинии разреза, отсутствие отёка тканей, экссудации игиперемии, не выявлялось наличие фибрина в зоне хирургических вмешательств и периферии, пациенты непредъявляли жалоб на боль. Первую группу составили21 человек.
Ко второй группе было отнесено 27 человека. Течение заживления было также благоприятным: отмечалось полное «сращивание» краёв раны по линии разреза, отсутствие отёка тканей, экссудации и гиперемии, пациенты не предъявляли жалоб на боль. Однакоу этой группы пациентов отмечалась слабовыраженнаяполоска фибрина по линии разреза, которая легко снималась или смывалась при орошении раневой поверхности антисептиком.
Третью группу составили пациенты, у которых отмечалось значительное количество фибринозногоналёта по линии швов и на окружающих тканях.Остальные критерии оценки состояния постоперационных ран совпадали с первыми двумягруппами. В эту группу вошло 20 человек в возрасте 27– 59 лет.
К четвертой группе мы отнесли пациентов, у которых отмечалось полное «сопоставление» краёв раныпо линии хирургического разреза, отсутствие отёкамягких тканей, экссудации и жалоб на боль. При этом,выявлялась незначительная гиперемия тканей в зонехирургии и прилежащих тканей, а также присутствовало значительное количество фибринозного налёта полинии швов и в области окружающих тканей. К этойгруппе по результатам осмотра мы отнесли 17 человек.
Пятую группу составили пациенты с относительнонеблагоприятным течением раневого процесса. У нихотмечалось частичное или полное расхождение краёвраны, экссудация и отёчность тканей, гиперемия зоныхирургии и окружающих тканей, фибринозный налёт«грязного» цвета, гнойное отделяемое отсутствовало, апациент предъявлял жалобы на боль. К этой группе отнесено 3 человека в возрасте 47, 52 и 59 лет.
Шестая группа пациентов с самым неблагоприятным течением характеризовалась следующими признаками: полное расхождение краёв раны, некротизация краёв лоскута (серожёлтый цвет), гнойное отделяемое из краёв раны и в области борозды соседних зубов, отёк тканей, яркая гиперемия, выраженнаяболевая реакция у пациента. В этой группе находилось2 человека в возрасте 55 и 58 лет. Их состояние можносвязывать с совокупностью факторов: неудовлетворительный уровень индивидуальной гигиены полостирта, ненадлежащий уход за послеоперационной ранойи несоблюдение рекомендаций лечащего врача по приёму антибактериальных и противовоспалительныхпрепаратов, а также ухудшение соматического состояния пациента в послеоперационный период.
Всем пациентам было проведено своевременное лечение постоперационной раны мягких тканей полостирта в зависимости от клинического состояния и принеобходимости коррекция назначений лекарственныхпрепаратов и рекомендаций. Все манипуляции и назначения протоколировались в медицинской карте стоматологического больного. После анализа распределенияпациентов в зависимости от типов заживления раневых процессов, проведённого лечения и его результатов было принято решения о создании единого алгоритма ведения постоперационных ран мягких тканейполости рта в зависимости от их состояния (таблица 1).Создание такого алгоритма крайне актуально, так какведение послеоперационных ран у разных пациентовне может вестись по одному шаблону, и лечебная тактика должна отличаться в соответствии с даннымиклинической картины заживления.




Заключение. Созданный нами алгоритм основанна базовых клинических принципах и приёмах. Техники и критерии обследования легко воспроизводимыи могут быть выполнены на амбулаторном или стационарном приёме стоматологомхирургом. В алгоритмвключены подробные рекомендации докторам и пациентам, а также приведён перечень рекомендуемыхлекарственных препаратов. Использование данногоалгоритма позволит прогнозируемо вести послеоперационные раны с учётом состояния мягких тканей области хирургии и особенностей течения раневого процесса у пациента.
Характеристики
|
Авторы
|
Ганжа И.Р., Ахмадиева Е.О. |
|
Год выпуска
|
2018 |
Задать вопрос
Задать вопрос
Новости
Все новости




 г. Москва, Ломоносовский проспект 29, корпус 2
г. Москва, Ломоносовский проспект 29, корпус 2
