Актуальность. Метаболический синдром (МС) и сахарный диабет 2 типа (СД2) является актуальной проблемой современной медицины в связи с его высокой распространенностью в общей популяции и существенной ролью в развитии и прогрессировании воспалительных заболеваний пародонта.
Цель. Изучение взаимосвязи заболеваний пародонта на фоне проявлений метаболического синдрома и сахарного диабета 2 типа (СД2).
Материалы и методы. Использован поиск современных источников литературы в PubMed, Medline, elibrary.ru, в период с 2016 по 2022 год. Для поиска публикаций (доступных на момент проведения поиска) основными критериями являлись распространенность метаболического синдрома – метаболический синдром (МС), сахарный диабет 2 типа (СД2) и инсулинорезистентность, наличие гингивита, пародонтита, гликемический контроль, дислипидемия, метаболизма липопротеинов.
Результаты. Из 71 проанализированного источника в 39,1% работ рассматривается распространенность данных метаболических заболеваний. В подавляющем количестве исследований (50%) изучается взаимосвязь патологии пародонта и метаболических заболеваний, связанных с инсулинорезистентностью и СД2, уровня гликемии, дислипидемии и метаболизма жировой ткани. В 49,3% рассмотренных публикациях приводятся данные о состоянии поддесневой микробиоты, десневой борозды, слюны.
Заключение. Анализ современных источников литературы показал достаточно широкое взаимодействие метаболических заболеваний и патологии пародонта, их общие патогенетические процессы, данные о гликемическом контроле, состоянии микробиоты ротовой жидкости и пародонтальных карманов.
Ключевые слова: метаболический синдром, инсулинорезистентность, сахарный диабет 2 типа, индекс массы тела, гликированный гемоглобин, воспаление, пародонтит, гингивит.
Для цитирования: Сенина ВО, Усманова ИН, Лакман ИА, Герасимова ЛП, Туйгунов ММ, Ишмухаметова АН, Авзалетдинова ДШ, Кузнецова ЛИ. Взаимосвязь метаболического синдрома и сахарного диабета 2 типа с патологией пародонта (систематический обзор). Пародонтология. 2024;29(2):135-149. https://doi.org/10.33925/1683-3759-2024-896.
АКТУАЛЬНОСТЬ
Метаболический синдром (МС) и сахарный диабет 2 типа (СД2) в современном мире являются распространенным нарушением обмена веществ, возникающими в результате изменения образа жизни и развития ожирения. В 1966 году Camus J. впервые предложил термин «метаболический трисиндром» для обозначения сочетания подагры, диабета и гиперлипидемии. Позже, в 1991 году, Hanefeld M. переименовал «метаболический трисиндром» в «метаболический синдром» (МС) и расширил понятие о МС как сочетании различных метаболических нарушений. Заболевания, связанные с МС, являются одной из актуальных проблем современной медицины за счет высокого распространения в популяции. Связанными с МС компонентами являются различные метаболические факторы, такие как нарушения углеводного обмена (сахарный диабет 2 типа (СД2), нарушенная толерантность к глюкозе или нарушенная гликемия натощак), инсулинорезистентность, центральное ожирение, дислипидемия и гипертония [1, 3, 4, 6, 13, 15, 16, 18, 20].
По данным анализа 59 исследований, проведенного Ansarimoghaddam A. (2018), распространенность метаболического синдрома варьирует в зависимости от страны и времени проведения исследования: в Турции она составила 2,2-44,0%, в Саудовской Аравии – 16-41%, в Пакистане – 14-63%, в Катаре – 26-33%, в Кувейте – 9-36%, в Эмиратах – 22-50%, в Иране – 6-42%, в Йемене – до 23% случаев [14]. В Азиатско-Тихоокеанском регионе наблюдается стремительный рост распространенности ожирения, СД2 и сердечно-сосудистых заболеваний. Распространенность МС в Пакистане составляет 49,0%, в США – 34,2% [21], наиболее низкая в Китае и на Филиппинах, соответственно, 15,2–21,1% и 11,9% случаев [22, 23]. В Российской Федерации МС встречается в диапазоне 40,3–50,5% случаев [9–11]. Согласно данным от 2004 года, частота встречаемости МС у мужчин и женщин возрастной группы 40-55 лет составляет, соответственно, 44,4% и 20,8% случаев [12].
По данным Cho N.H. (2018), к 2045 году распространенность СД увеличится до 693 миллионов, а в настоящее время у 49,7% людей, живущих с диабетом, он не диагностирован, и 374 миллиона человек страдают нарушенной толерантностью к глюкозе (НТГ) [2].
Распространенность СД выше в городских (10,8%), чем в сельских (7,2%) районах, каждый второй (50,1%) человек, живущий с диабетом, не знает, что у него диабет. Распространенность нарушенной толерантности к глюкозе в мире к 2030 году достигнет 8,0% (454 миллиона человек) и к 2045 году – 8,6%
(548 миллионов человек) [7].
В приведенных систематических обзорах источников литературы в 2015 году насчитывалось 415 миллионов (интервал неопределенности: 340-536 миллионов) человек с диабетом в возрасте 20-79 лет. Три четверти (75%) больных диабетом проживали в странах с низким и средним уровнем дохода. Согласно прогнозам, к 2040 году число людей с диабетом в возрасте 20-79 лет возрастет до 642 миллионов (интервал неопределенности: 521-829 миллионов) [9, 43]. Наибольший относительный рост распространенности диабета в период с 2021 по 2045 год произойдет в странах со средним уровнем дохода (21,1%) по сравнению со странами с высоким (12,2%) и низким
уровнем дохода (11,9%) [44].
Анализ данных систематического обзора показал устойчивую взаимосвязь МС, СД2 типа и пародонтита [1, 25-34]. Объединенный относительный риск (ОР) пародонтита при МС составил 1,68 (95% доверительный интервал (ДИ): 1,41-2,00) для Японии, 1,75 (95% ДИ: 1,31-2,34) – для США, 1,81 (95% ДИ:
1,35-2,42) – для Южной Кореи и 2,29 (95% ДИ: 1,53-
3,41) – для Китая [24].
Органы и структуры полости рта, включая пародонт, также вовлечены в патологический процесс [29, 34-38, 40]. В то же время воспалительно-дистрофические изменения в пародонте напрямую зависят от таких факторов, как возраст, тяжесть заболевания, проводимая терапия [22, 39].
Несмотря на приведенные данные литературы по МС и СД2, исследование их взаимосвязи с патологией тка-
ней пародонта на сегодняшний день является важным в связи с частотой встречаемости заболеваний в популяции, что и обусловило актуальность исследования.
Целью данного систематического обзора стало предоставление сведений о некоторых особенностях взаимосвязи воспалительных заболеваний тканей пародонта на фоне заболеваний, входящих в состав метаболического синдрома.
МАТЕРИАЛ И МЕТОДЫ
Для проведения систематического обзора источников литературы использовали базы данных PubMed/Medline и Elibrary.ru. В качестве ограничения временной глубины поиска опубликования источников был выбран период с 2016 по 2022 год. В качестве методики проведения систематического обзора использовали протокол PRISMA [41].
Основные критериями поиска публикаций (доступных на момент проведения поиска) являлись публикации, связывающие распространенность метаболического синдрома с наличием гингивита, пародонтита. Особое внимание уделялось статьям, опубликованным в рецензируемых научных изданиях за последние пять лет. Ограничением поиска являлось рассмотрение только опубликованных работ, то есть препринты в обзор не включались.
В качестве ключевых слов на русском языке для поиска в различных их сочетаниях и комбинациях использовались «метаболические заболевания», «индекс массы тела», «гликированный гемоглобин», «воспаление», «пародонтит», «гингивит», на английском языке – metabolic diseases, body mass index, glycated
hemoglobin, inflammation, periodontitis, gingivitis. В результате при первичном поиске было найдено 1000 публикаций в обоих базах (PubMed/Medline – 982 и Elibrary.ru – 18). При этом без учета разделения на язык поиска по сочетанию «метаболические заболевания, пародонтит, гингивит» было найдено 149 ссылок на статьи, по сочетанию «метаболические заболевания, воспаление, пародонтит, гингивит» – 44, по сочетанию
«СД2, воспаление, пародонтит, гингивит» – 26, по сочетанию «МС, пародонтит, гингивит» – 47, по сочетанию
«метаболические заболевания, индекс массы тела, гликированный гемоглобин, воспаление, пародонтит, гингивит» – 2; по сочетанию «метаболические заболевания, индекс массы тела, гликированный гемоглобин» – 733, по сочетанию «гликированный гемоглобин, пародонтит, гингивит» – 25. В результате после предварительного отбора публикаций согласно узкой теме обзора, устранению дубликатов, затем рассмотрения только полнотекстовых статей и исключения из них несоответствующих критерием проводимого анализа, была включена в систематический обзор 71 полнотекстовая статья. Подробно дизайн систематического обзора представлен на рисунке 1.
РЕЗУЛЬТАТЫ
Взаимосвязь воспалительных заболеваний пародонта с МС и СД2
Среди 122 пациентов с МС в 54,6% случаев наблюдалась распространенность хронического пародонтита по сравнению с контрольной группой (n = 366, 45,4%). Значимыми переменными, связанными с возникновением пародонтита в окончательной логистической модели, были: МС (отношение шансов [OR] = 2,02;
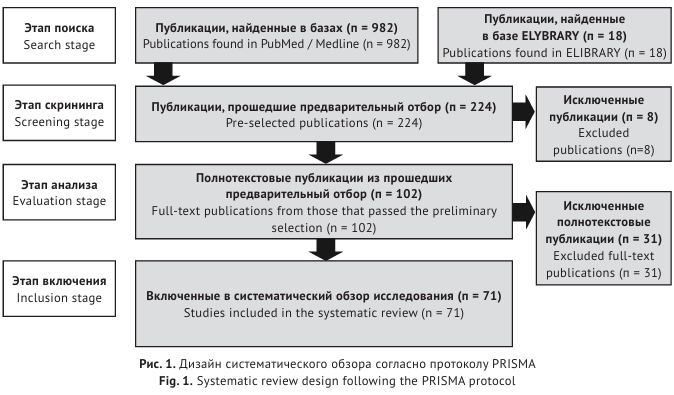
Рис. 1. Дизайн систематического обзора согласно протоколу PRISMA
Fig. 1. Systematic review design following the PRISMA protocol
P = 0,003), количество зубов ≤14 (OR = 1,78; P = 0,034) и курение (OR = 2,19; P = 0,001). Гипергликемия (ОР = 1,18), уровень ЛПВП (ОР = 1,16), ожирение (ОР = 1,08) и гипертония (ОР = 1,11) были связаны с MС [1, 25].
При проведении стоматологического продольного исследования пациентов с метаболическим синдром в рамках Нормативного исследования старения (NAS), проводимого в течение 33 лет, с 1981 по 2013 год (средняя продолжительность наблюдения составила 17 ± 8 лет и колебалась от 2 до 33 лет) по инициативе Министерства по делам ветеранов (США), были выявлены у 760 мужчин потеря зубов и ухудшение состояния пародонта. В когорте из 1231 мужчины, первоначально включенных с МС, 807 мужчин имели полные данные о MС. Метаболический синдром, определенный Международной диабетической федерацией, повышал риск потери зубов (1,39; 1,08-1,79), глубины кармана ≥5 мм (1,37; 1,14-1,65), клинической потери прикрепления ≥5 мм (1,19; 1,00-1,41), потери альвеолярной кости ≥40% (1,25; 1,00-1,56) и подвижности зубов ≥0,5 мм (1,43; 1,07-1,89). Количество положительных проявлений метаболического синдрома также было связано с каждым из этих исходов. В возрастном диапазоне 25-34 года заболевания пародонта были выявлены у 64,15 ± 5,63% пациентов с МС, что в 1,3 раза больше, чем у лиц без метаболических нарушений. В возрастном диапазоне 35-44 года количество лиц с заболеваниями пародонта в основной группе увеличилось до 83,08 ± 3,12%. В группе сравнения наблюдалось увеличение доли пациентов с патологией пародонта. Однако количество пациентов было в 1,3 раза меньше, чем в основной группе (p < 0,01). С увеличением возраста до 44-55 лет у пациентов с метаболическим синдромом наблюдалось 93,05 ± 3,12% случаев заболеваний пародонта, что было в 1,4 раза больше, чем у лиц без метаболических нарушений (77,78 ± 6,40%, p < 0,01). В среднем заболевания пародонта наблюдались у 81,58 ± 2,82% пациентов с метаболическим синдромом, в то время как у пациентов без метаболических нарушений процент заболеваний пародонта был в 1,2 раза ниже (65,56 ± 4,20%), p < 0,01. Интактный пародонт был выявлен только у 18,42 ± 2,82% пациентов с МС [27].
В кросс-секционном исследовании участвовало 363 человека (возраст от 18 до 81 года, 232 женщины), прошедших комплексное стоматологическое обследование, оценена связь между МС и тяжелым пародонтитом, при этом средняя глубина зондирования составила ≥2,4 мм, потеря клинического прикрепления составила ≥2,0 мм. Метаболический синдром положительно связан с «развитым» (коэффициент 0,11; значение P < 0,01), но не с «начальным» (коэффициент – 0,01; значение P = 0,79) пародонтитом [29].
В исследовании случай – контроль оценено клиническое состояние тканей пародонта у 100 пациентов с МС и 100 лиц контрольной группы. У пациентов с МС выявлены мелкие карманы 4-5 мм, глубокие карманы ≥ 6 мм, а также большее число случаев потери
прикрепления код 1, код 2, код 3 и код 4 по сравнению со здоровыми лицами. Ассоциация между пародонтитом и метаболическим синдромом была значительной: риск развития метаболического синдрома был повышен у лиц с потерей прикрепления (код 3 и 4), (ОР = 17) и у лиц с потерей прикрепления с кодом 1, 2, 3, 4 (ОР = 12) [34].
В исследовании Jaramillo A. и соавторов (2017) приняли участие 220 человек с клинически здоровым пародонтом и 431 пациент с хроническим пародонтитом. У испытуемых проводили оценку пародонтологического статуса и уровень МС. Распространенность МС была выше в группе пациентов с хроническим пародонтитом (6,3%) по сравнению с контрольной группой (3,2%). При многофакторном анализе пародонтит был связан с МС (скорректированное ОР = 2,72, 95 % ДИ 1,09-6,79), непереносимостью глюкозы с другим компонентом МС (скорректированное ОР = 1,78, 1,16-2,72), инсулинорезистентностью (скорректированное ОР = 11,46, 95% ДИ 1,41-92,88) [35].
Метаанализ, проведенный Daudt L. D. (2018), который включал 26 исследований с рентгенографическим и клиническим обследованием, также выявил связь между МС и пародонтитом с отношением шансов 1,38 (95% доверительный интервал: 1,26-1,51) [42].
В различных перекрестных и рандомизированных клинических исследованиях приводятся данные о состоянии преддиабета как промежуточной стадии между нормальной гликемией и диабетом, которая широко распространена у лиц с ожирением [4547].
По данным анамнеза, клинико-стоматологического медицинского обследования и осмотра полости рта 5690 сотрудников Управления по производству электроэнергии Таиланда в возрасте от 25 до 77 лет с использованием регрессионного анализа Пуассона было определено соотношение распространенности (PR) между переменными риска, МС и пародонтитом. Кроме того, был проведен анализ подгрупп и модификация влияния возраста на тяжелый пародонтит. МС был значительно связан с тяжелым пародонтитом по сравнению с нетяжелым (скорректированный PR, 1,11; 95% ДИ, 1,01–1,13). Эта ассоциация изменялась в зависимости от возраста, причем отрицательное изменение эффекта наблюдалось по мультипликативной и аддитивной шкалам. Анализ подгрупп выявил значимую связь между МС и тяжелым пародонтитом только у участников в возрасте до 45 лет со скорректированным ОР 1,69 (95% ДИ, 1,29–2,21). В этой группе все компоненты МС за исключением гипертонии, были связаны с тяжелым пародонтитом [48].
При оценке пародонтологического статуса у 412 участников (114 мужчин, 298 женщин, средний возраст 57,8 ± 5,7 лет), в том числе 206 пациентов с МС и 206 участников без МС, проводили анализ о социально-демографических характеристиках, стоматологическом поведении и статусе курения, регистрировался пародонтальный статус, включая индекс
зубного налета (PI), десневой индекс (GI), глубину карманов (PD) и клинический уровень прикрепления (CAL). Распространенность умеренного и тяжелого пародонтита, оцененная по показателям GI, PD и CAL, была значительно выше в группе МС, по сравнению с контрольной группой, и значительно увеличивалась в зависимости от ряда компонентов МС. У пациентов со средним PI ≥2,51 или GI ≥1,01 или количеством зубов с кровоточивостью при зондировании ≥20 зубов или PD ≥3,66 или CAL ≥3,66 наблюдалась значительная связь с МС по сравнению с аналогами (P < 0,05). ОР для МС составил 4,06 (95% ДИ 2,11-7,84) у пациентов с тяжелым пародонтитом по сравнению с участниками без пародонтита (P < 0,001) [49].
Распространенность метаболического синдрома составила 32,3%, 36,2% и 45,9% среди мужчин без пародонтита или с пародонтитом легкой, средней и тяжелой степени тяжести, соответственно. Тяжесть пародонтита была положительно связана с распространенностью МС у лиц мужского пола. Риск развития МС был выше у лиц без проявлений пародонтита либо с наличием легкой степени тяжести (относительный риск 1,43, 95% доверительный интервал 1,17-1,73). Глубина пародонтального зондирования положительно связана с распространенностью МС независимо от пола [50].
При анализе кросс-секционного исследования степень тяжести пародонтита была определена в случайной выборке из 6209 участников, из которых 5456 имели достаточно данных для определения отсутствия или наличия МС. Хронический пародонтит классифицировали по трем степеням тяжести (нет/ легкая, умеренная и тяжелая). Распространенность МС (39,0%) увеличивалась в зависимости от степени тяжести пародонтита (нет/легкая: 33,6%; умеренная: 38,7% и тяжелая: 46,8%). Многомерный логистический регрессионный анализ показал, что тяжелый, но не умеренный хронический пародонтит связан с МС после поправки на возраст и пол (ОР = 1,24; 95% ДИ 1,03–1,48; P = 0,02) [51].
По данным Hlushchenko T. A. (2020), при обследовании 190 человек (от 25 до 55 лет) с МС (основная группа наблюдения) воспалительные заболевания тканей пародонта в виде генерализованного пародонтита были выявлены у 155 (81,58 ± 2,82%) пациентов, при этом средней степени тяжести у 26,45 ± 3,56 % случаев, средняя степень тяжести у 21,94 ± 3,33 %, в 2,6 раза выше группы сравнения (р < 0,01). В сравнении у 90 человек без метаболических нарушений распространенность ВЗП ниже в 1,2 раза (65,56 ± 5,04 %; p < 0,01). Так, гингивит был выявлен у 27,12 ± 5,84 % пациентов в группе сравнения, что было в 1,4 раза больше, чем в основной группе, (p < 0,01), локализованный пародонтит был выявлен у 23,73 ± 5,59% пациентов (p < 0,05). Количество случаев начальной стадии генерализованного пародонтита в группе сравнения было в 1,06 раза больше, чем в основной группе (р < 0,01). Однако количество случаев средней
степени хронического генерализованного пародонтита (ХГП) у пациентов без метаболических нарушений составило 18,65 ± 5,11% и было в 1,4 раза ниже, чем у пациентов с метаболическим синдромом (р < 0,01). Наименьший процент в структуре заболеваний пародонта в группе сравнения (8,47 ± 3,66%) приходился на тяжелую степень ХГП [52].
При проведении обследования 70 пациентов (60 женщин и 10 мужчин) с ХГП в сочетании с МС диагностирована тяжелая степень тяжести пародонтита в 85,7% случаев, средняя степень – в 11,4%, пародонтит легкой степени и пародонтоз – в 1,4% случаев. В контрольной группе (36 пациентов: 26 женщин, 10 мужчин) без МС ХГП легкой, средней и тяжелой степени тяжести диагностирован в 33,3%, 36,1% и 5,6% случаев, пародонтоз – в 19,4% случаев и интактный пародонт – в 5,6 % случаев. У пациентов с МС в 100% случаев был определен центральный тип ожирения, среднее значение ИМТ составило 35,95 ± 0,56, нарушение углеводного обмена наблюдалось у 72,9% случаев, инсулинорезистентность – в 32,4% случаев, проявления СД2 – в 41,4% случаев (24,3% и 17,1% компенсированная и декомпенсированная форма). У лиц, формирующих контрольную группу, нарушений углеводного обмена выявлено не было [53].
Анализ 306 историй болезни пациентов с хроническими воспалительными заболеваниями пародонта на фоне повышенного индекса массы тела (ИМТ) показал высокую распространенность воспалительных заболеваний тканей пародонта. Значения ИМТ коррелировали с показателями степени тяжести ХГП [54]. Tegelberg P. и соавторы (2019) привели данные об ассоциации длительности МС с наличием пародонтальных карманов и уровнем альвеолярной кости у 1964 лиц в возрасте 31 и 46 лет. Относительные риски (глубина пародонтального кармана ≥ 4 мм и уровень альвеолярной кости ≥ 5 мм) были выше у лиц с экспозицией МС ≥ 15 лет (ОР 1,8, 95% ДИ 1,6-2,1 и ОР 1,5, 95% ДИ
1,3-1,9, соответственно) по сравнению с экспозицией
<15 лет (ОР 1,2, 95% ДИ 1,1-1,3 и ОР 1,1, 95% ДИ 1,0-1,3,
соответственно). У лиц женского пола ассоциация МС с уровнем альвеолярной кости ≥ 4 мм была сильнее, чем у мужчин. Ассоциация с уровнем альвеолярной кости ≥ 5 мм наблюдалась только у мужчин [55].
Связь между сахарным диабетом и пародонтитом установлена давно, и большинство современных научных исследований показывают, что плохо контролируемый сахарный диабет влияет на развитие и прогрессирование пародонтита.
В процессе проведения одноцентрового кросссекционного исследования Singh M. (2019) получил данные о наличии деструкции пародонта более 95% пациентов с диабетом 2 типа. В общей сложности 500 пациентам, соответствующим критериям отбора, была предложена анкета для сбора информации о демографических характеристиках, отношении к гигиене полости рта и состоянии заболевания, методом статистического анализа было отобрано 427 пациентов.
У данной группы пациентов проводили индексную оценку состояния тканей пародонта и уровня гигиены полости рта, глубину зубодесневого кармана и уровень клинического прикрепления. Более 90% (95,1%) пациентов с СД2 имели ту или иную степень деструкции пародонта. Из общей популяции 27,1% участников имели хороший гигиенический статус полости рта, 68,8% – удовлетворительный и 3,9% – плохой. Распространенность тяжелого пародонтита с хорошим, удовлетворительным и плохим уровнем гигиены полости рта составила 0,8%, 17% и 29,4%, соответственно. Распространенность тяжелого пародонтита у участников с хорошим, удовлетворительным и плохим статусом гигиены полости рта с плохим гликемическим контролем (гликированный гемоглобин ≥8%) составила 2,5%, 28,1% и 30,7%, соответственно. Распространенность отсутствия пародонтита, легкого пародонтита, умеренного пародонтита и тяжелого пародонтита составила соответственно 4,9%, 30,9%, 51,1% и 13,1%, соответственно, среди пациентов с СД2 [38].
Dhir S. и соавторы (2018) провели оценку клинического состояния пародонта у 1700 пациентов с наличием СД2 и без диабета в возрастной группе 35-80 лет. Диагноз хронического пародонтита ставился на основании данных полученных при клиническом обследовании, а наличие СД2 на основании уровня гликированного гемоглобина (HbA1c). Индекс массы тела, общий холестерин, триглицериды и липопротеины низкой плотности (ЛПНП) оценивались с точки зрения сердечно-сосудистого риска. Пациенты были разделены на две группы: с СД2 (n = 1235) и без СД2 (n = 465). Оценивались социально-демографические переменные: возраст, пол, ожирение, курение, длительность диабета и наличие пародонтита. Уровень HbA1c и липидов был статистически значимо связан с тяжестью пародонтита (отношение шансов [OR], 95% доверительный интервал [CI]: HbA1c 1,34 [1,019-1,21],
общий холестерин 1,01 [1,03-1,42], триглицериды 1,01
[1,01-1,14], ЛПНП 1,028 [1,08-1,71] [56].
Хроническое субклиническое воспаление играет роль в патогенезе СД2, пародонтит приводит к субклиническому воспалению и изменению уровня гликемии [8, 57].
Гипергликемия вызывает изменения в составе микробиоты полости рта, поскольку плохой гликемический контроль связан с повышением уровня и частоты пародонтальных патогенов в поддесневой биопленке у лиц с СД2. Предполагается, что между заболеваниями пародонта и СД2 существует двунаправленная связь: у пациентов с СД2 может наблюдаться повышенная воспалительная реакция, плохая репарация и резорбция костной ткани, что усугубляет заболевания пародонта, а повышенный уровень системных провоспалительных медиаторов, обнаруженный у лиц, страдающих заболеваниями пародонта, усугубляет инсулинорезистентность.
Анализ данных проведенных 53 обсервационных исследований показал, что скорректированный по-
казатель распространенности СД2 был значительно выше у пациентов с наличием хронического пародонтита (ОР = 4,04, p = 0,000) и наоборот (ОР = 1,58, p = 0,000). У данной группы пациентов наблюдается значительное нарушение клинического состояния тканей пародонта, что выражается в углублении пародонтального кармана на 0,61 мм, потере прикрепления на 0,89 мм и примерно на 2 потерянных зуба больше (все p = 0,000), по сравнению с пациентами без СД2. Наличие СД2 способствует повышению риска развития пародонтита на 34% (p = 0,002). Гликемический контроль у пациентов с СД2 может приводить к различным исходам пародонтита. Тяжелый пародонтит увеличивает частоту развития СД2 на 53% (p = 0,000), влияние легкого пародонтита на частоту развития СД2 (ОР = 1,28, р = 0,007), по данным исследователей, было менее устойчивым [23].
C помощью предварительно протестированного опросника о влиянии сахарного диабета на состояние пародонта и наоборот было опрошено 422 пациента. Большинство пациентов – 257 (60,9%) – не имели представления о взаимосвязи между пародонтитом и СД. Почти все пациенты – 363 (86,02%) – полагали, что плохое состояние полости рта не может увеличить риск развития диабета, а среди тех, кто знал об этой взаимосвязи, основным источником информации были их друзья и родственникидиабетики 46 (10,9%) и другие источники, такие как учебные пособия 46 (10,9%). Лишь немногие пациенты – 30 (7,10%) – были проинформированы об этой связи своим стоматологом. В целом лишь немногие участники имели представление о двунаправленной взаимосвязи между пародонтитом и диабетом [5].
Изменения состава микробиоты нади поддесневой области, ротовой жидкости при МС и СД2
Участие микробиоты полости рта в качестве возможной связи между пародонтитом, СД2 и ожирением до сих пор недостаточно хорошо изучено. Многими исследователями рассматриваются попытки выяснить, играют ли гликемический контроль и ожирение роль в модуляции состава и разнообразия микробной экологии полости рта.
СД2 приводит к качественному и количественному изменению профиля поддесневых, слюнных и кишечных бактерий [17, 18, 26, 33, 39, 46, 48, 57-63, 69-72].
Tam J. и соавторы (2018) выявили, что у большинства участников (94,4%, n = 17) наблюдалась умеренная или тяжелая степень пародонтита. Различия в микробном составе и разнообразии между группами с ожирением (ИМТ ≥ 30 кг/м2) и без ожирения (ИМТ < 30 кг/м2) были статистически значимыми. Поперечный и продольный подходы не выявили статистически значимых ассоциаций между уровнем HbA1c и разнообразием видового состава микробиоты [67].
У пациентов с СД2 и пародонтитом в полости рта преобладают Streptococcus и Veillonella, отмечается более высокое общее количество таксонов Fusobac-
terium и Actinobacteria, бактероидов (P. gingivalis) [61], у лиц с плохо контролируемым СД2 отмечается более высокий уровень бактерий красного комплекса (P. gingivalis, Treponema denticola и T. forsythia) [14].
При оценке поддесневого микробиома пациентов с пародонтитом с помощью метагеномного секвенирования при нормогликемии и СД2 наблюдалось повышение уровня P. intermedia, P. gingivalis и T. forsythia [63], наблюдается снижение микробного разнообразия в слюне и поддесневой зоне [46], повышенный уровень глюкозы в слюне может влиять на слюнной микробиом [59].
В составе микробиоты поддесневой зоны у лиц с СД2 снижается их разнообразие, но и при дальнейшем разделении этих людей на адекватных и неадекватных по гликемическому контролю наблюдается заметное дальнейшее снижение их разнообразия. При адекватном гликемическом контроле P. gingivalis и T. forsythia выявлены у 97 % (7,96 ± 5,35) и 95%
(10,17 ± 10,76 %) T. denticola (1,88 ± 1,51%), при неадекватном гликемическом контроле соответственно в 94,1 % (10,17 ± 10,76%) 88 % (1,07 ± 0,90%), 1,13 ±
1,07% случаев [60].
Хотя разнообразие состава поди наддесневой микробиоты снижается по сравнению с нормогликемическими лицами, у лиц с СД2 бактериальный сдвиг в пародонте менее заметен, чем у нормогликемических лиц [46, 63].
Rodriguez-Hernandez et al. (2019) обнаружили снижение количества бактерий красного комплекса у мексиканских лиц с СД2 по сравнению с нормогликемическими лицами с пародонтитом. Однако у лиц с диабетом 2 типа и пародонтитом были более высокие уровни пародонтопатогенной микрофлоры желтого и оранжевого комплексов [62].
При клиническом проявлении пародонтита у пациентов с СД2 в составе микробиоты поддесневой области отмечается более высокий уровень грамотрицательных факультативных анаэробов по сравнению с уровнем грамотрицательных облигатных анаэробов [65].
ОБСУЖДЕНИЕ
Анализ предоставленных источников научной литературы показал, что СД2 и метаболический синдром являются актуальной проблемой не только современной медицины, но и стоматологии.
Campos J. R. и соавторы (2020, 2022) приводят данные о важной взаимосвязи между МС и воспалительными заболеваниями пародонта [1, 25], при этом у данной категории лиц наблюдается ухудшение пародонтального статуса и более высокая распространенность, тяжесть пародонтита [27, 42, 50], хронические формы пародонтита преобладают над «ранними» проявлениями [48, 66], утяжеление клинического состояния пародонта зависит от роста числа компонентов метаболического синдрома [49, 50].
Существует положительная связь между компонентами метаболического синдрома и пародонтитом (скорректированное отношение шансов 2,72), при этом чувствительность к глюкозе является сильно ассоциированным компонентом (35 в зависимости от пола относительный риск развития пародонтита выше у лиц с экспозицией МС ≥ 15 лет (ОР 1,8, 95% ДИ 1,6-2,1 и ОР 1,5, 95% ДИ 1,3-1,9, соответственно), по сравнению с экспозицией МС < 15 лет (ОР 1,2, 95% ДИ 1,1-1,3 и ОР 1,1, 95% ДИ 1,0-1,3, соответственно). У лиц женского пола наблюдается ассоциация МС с уровнем убыли альвеолярной кости ≥ 4 мм была сильнее, чем у мужчин. Ассоциация с уровнем убыли альвеолярной кости ≥ 5 мм наблюдалась только у лиц мужского пола (ОР 1,7, 95% ДИ 1,4-2,1) [55].
Musskopf M. L. и соавторы (2017) привели данные о наличии слабой связи между МС и патологией пародонта, при этом данная взаимосвязь чаще всего наблюдается в возрастной группе 41-60 лет [29], Hlushchenko T. A. и соавторы (2020) приводят данные о том, что МС, являясь фактором высокого риска развития СД, создает благоприятные условия для формирования и быстрого прогрессирования воспалительно-деструктивных поражений пародонта [52]. Длительность экспозиции МС взаимосвязана с пародонтитом [55], утяжеление клинической картины пародонтита приводит к субклиническому воспалению и изменению уровня гликемии при МС [8, 57], разнообразие состава под и наддесневого микробиоты снижается по сравнению с нормогликемическими лицами, у лиц с СД2 бактериальный сдвиг в пародонте менее заметен [58, 63].
Анализ данных современных источников литературы доказывает связь между воспалительными заболеваниями пародонта с МС и СД2, поскольку эти состояния связаны с системным воспалением и инсулинорезистентностью и могут потенциально влиять друг на друга (табл. 1).
МС чаще всего изменяет бактериальный профиль различных биотопов – пародонтальных карманов, ротовой жидкости – и тем самым снижает их разнообразие и богатство [28, 37, 39, 46, 57, 59-63].
По данным Suwanprasit W. и соавторов (2021), при анализе данных, полученных в перекрестном исследовании, не выявлено статистически значимых ассоциаций между уровнем HbA1 и видовым составом микробиоты или их разнообразием [48]. В отличие от этого, в исследовании Tam J. (2018) приводятся данные о составе микробиоты слюны пациентов с пародонтитом и СД2 с ожирением и без ожирения, причем, по их данным, ожирение является фактором, снижающим их разнообразие в полости рта [67]. В современных литературных источниках приводятся данные о составе микробиоты пациентов с СД2. У лиц с плохо контролируемым СД2 и пародонтитом, по данным Babaevа E. A. и соавторов (2017), в составе поддесневой микробиоты наблюдается преобладание высокого уровня бактерий красного комплек-
Таблица 1. Связь МС и СД2 с воспалительными заболеваниями пародонта
Table 1. Association of MS and T2DM with inflammatory periodontal diseases
|
Автор
|
Размер выборки пациентов, возраст
|
Вид исследования
|
Связь МС, СД2 с ВЗП
|
|
Campos J. R. et al. [1]
|
В обзор вошли 52 исследования с общим числом участников 140 434 человека, анализировано 36 кросссекционных, 10 исследований случай – контроль и 6 когортных исследований
|
Систематический обзор
и метаанализ.
МС,
пародонтит
|
Анализ подгрупп показал, что OR = 1,41 (95% ДИ: 1,23–1,58), HR = 1,19 (95% ДИ: 0,95–1,42) и RR = 1,10
(95% ДИ: 1,02–1,19) для кросс-секционных исследова-
ний, OR = 1,90 (95% ДИ: 1,48–2,33) для исследований типа случай – контроль и OR = 1,27 (95% ДИ: 0,80– 1,74) и RR = 1,37 (95% ДИ: 0,34–2,39) для когортных исследований; степень достоверности доказательств варьировала от очень низкой до низкой.
|
|
Sakurai S. I. et al. [8]
|
390 человек в возрасте 30 лет и старше с МС
и пародонтитом
|
Клиническое исследование.
МС,
гликемия, пародонт
|
Среди 390 человек количество положительных компонентов MС уменьшилось у 62 человек (15,9%) и увеличилось у 104 (26,7%). Положительные компоненты MС коррелировали с полом, возрастом, приемом антигипертензивных препаратов и пародонтитом. Многофакторный анализ выявил пол (OR=0,55, 95% ДИ: 0,370,82, р<0,05), гликемию (RR=6,45, 95% ДИ:1,45–27,9,
р < 0,01) и пародонтит (RR = 1,75, 95% ДИ: 1,14–2,70,
р < 0,01) как значимые факторы влияния на MС
|
|
Abdalla-Aslan R. et al. [19]
|
504 пациента, 231 (45,8%)
мужчины и 273 (54,2%) женщин, средний возраст 55,79 ± 16,91 года. Гипер-
липидемия (218, 44,0%), ги-
пертония (217, 43,5%), ССЗ
(176, 37,4%), диабет (104,
20,6%), предгипертония (67, 13,8%) и психические расстройства (68, 13,5%)
|
7-летнее кросссекционное исследование, ретроспективное.
МС, СД2,
пародонт
|
Исследуемая группа (N = 504) была разделена на группу с пародонтитом (N = 385) и контрольную группу (N = 119). Группа пациентов с пародонтитом была положительно связана с мужским полом (ОР = 2,25; 95% доверительный интервал [ДИ] 1,45-3,48) и пожилым возрастом (ОР = 1,16; 95% ДИ: 1,13-1,19). Пародонтит был положительно связан с большей окружностью талии (ОР = 2,82; ДИ: 1,76-4,52). Окружность талии, соответствующая критериям MС (OR = 2,82; 95% ДИ для OR 1,76-4,52), диабет 2 типа (OR = 7,89; 95% ДИ для ОР 4,68-15,33), гиперлипи-
демия (ОР = 13,29; 95% ДИ для ОР 6,74-26,20)
|
|
Wu C. Z.
et al. [23]
|
53 обсервационных исследования
|
Систематический обзор.
СД2,
пародонтит
|
Скорректированный показатель распространенности СД2 был выше у пациентов с пародонтитом (RR = 4,04, p < 0,001), и наоборот (RR = 1,58, p < 0,001). Пациенты с СД2 имели значительно худший пародонтальный статус, что выражалось в углублении пародонтального кармана на 0,61 мм, потере прикрепления на 0,89 мм и примерно на 2 потерянных зуба больше (p < 0,001), чем пациенты без СД2. СД2 может повышать риск развития пародонтита на 34% (p = 0,002). Тяжелый пародонтит увеличивал частоту развития СД2 на 53 % (p < 0,001), напротив, влияние легкого пародонтита на частоту развития СД2 (RR = 1,28, p = 0,007) было менее устойчивым
|
|
Gobin R. et al. [24]
|
Систематический обзор 43 статьи (32 кросс-
секционных исследования, восемь исследований типа случай – контроль и три когортных исследования), 39 статей мета-анализ.
|
Систематический обзор.
Метаанализ.
МС,
пародонтит
|
Пациенты с заболеваниями пародонта являются критически важной популяцией для скрининга MС
|
|
Campos J. R.
et al. [25]
|
122 человека с МС (случаи) и 366 человек контрольной группы
|
Исследования методом случай – контроль. МС, пародонтит
|
Высокая распространенность пародонтита наблюдалась среди больных с МС (54,6%)
по сравнению с контрольной группой (45,4%)
|
Продолжение / Сontinuation
|
Devi O. M.
et al. [28]
|
Обследованы 4741 женщин и 6141 мужчин с самоотчетом о наличии СД2 типа (725)
|
Перекрестное ретроспективное исследование.
СД2,
пародонтит
|
Общая распространенность ВЗП одинакова у мужчин (2,05%) и женщин (2%) в 918 боковых и 418 фронтальных. Гингивит и пародонтит встречались чаще у женщин, чем у мужчин (p < 0,001). В общей сложности 38734 боковых и 20017 фронтальных секстантов подтвердили о наличии гингивита, в то время как пародонтит был обнаружен в 3879 боковых и в 1329 фронтальных секстантах
|
|
Musskopf M. L.
et al. [30]
|
363 человека, возраст
от 18 лет до 81 года,
232 женщины
|
Кросссекционное исследование.
МС,
пародонтит
|
Для тяжелого периодонтита RR = 1,17 (95% ДИ: 0,83-1,65). У лиц в возрасте 41-60 лет МС был значительно связан с средней потерей прикрепления ≥2 мм (RR = 1,47, 95% ДИ: 1,05-2,06). МС был связан с потерей зубов (>6 зубов) (RR = 1,23, 95% ДИ: 1,02-1,49) для всех возрастов
|
|
Nascimento G. G. et al. [33]
|
Обследовано 539 лиц с МС в возрасте 31 года, выявлена распространенность пародонтита легкой степени (23,0%), средней и тяжелой степени (14,3%)
|
Обсервационное исследование.
МС,
пародонт
|
МС положительно связан с «развитым» (коэффициент 0,11; р < 0,01),
но не с «начальным» (коэффициент -0,01; значение р = 0,79) пародонтитом
|
|
Singh M.
et al. [38]
|
427 пациентов с СД2, средний возраст пациентов составил 49,13 ± 0,49 года, в
диапазоне 30-65 лет
|
Одноцентровое кросссекционное исследование.
СД2
пародонтит
|
Более 95% пациентов с СД2 имеют определенную деструкцию пародонта
|
|
Daudt L. D. et al. [42]
|
33 исследования соответствовали критериям включения в систематический обзор, а 26 содержали достаточно информации для включения в метаанализ, в общей сложности проанализированы данные о 52 504 пациентах
|
Метаанализ. МС, пародонтит
|
>
МС и ВЗП ассоциировались с OR = 1,38 (95% ДИ: 1,26–1,51; индекс согласия исследований I2 = 92,7%; p < 0,001). Вероятность возникновения ВЗП у лиц
с МС на 38 % выше, чем у лиц без МС
|
|
Suwanprasit W. et al. [48]
|
5690 лиц в возрасте от 25 до 77 лет
|
Перекрестное исследование.
МС,
пародонт
|
Влияние МС и ранние проявления ВЗП составила OR = 1,83 (95% ДИ: 1,41–2,38) для лиц в возрасте до 45 лет,
OR = 2,19 (95% ДИ: 1,87–2,57) для лиц 45-59 лет и
OR = 2,95 (95% ДИ: 2,46–3,53) для лиц в возрасте ≥60 лет. Влияние МС для тяжелого пародонтита был значимым только у участников в возрасте до 45 лет (OR = 1,69; 95% ДИ: 1,29–2,21), в возрасте 45-59 и ≥60 лет
(OR = 1,08; 95% ДИ: 0,96–1,22; и OR = 1,01; 95% ДИ:
0,86–1,19, соответственно). Распространенность МС составила 38,8%, тяжелого пародонтита 29,6%
|
|
Pham T. et al. [49]
|
412 участников
(114 мужчин, 298 женщин, средний возраст
57,8 ± 5,7 лет), в том числе 206 пациентов с МС и 206 участников без МС
|
Перекрестное исследование.
МС,
пародонтит
|
Распространенность умеренного и тяжелого периодонтита составила 16,5% и 21,4% соответственно в группе МС по сравнению с группой без МС (12,6% и 6,8% соответственно). Распространенность легкого периодонтита составила 11,2% в группе МС, ниже, чем в контрольной группе (15,0%), р < 0,001. Распространенность умеренного и тяжелого пародонтита, была значительно выше в группе MС. У людей со средним PI ≥ 2,51 или GI ≥1,01 или количеством зубов с кровоточивостью при зондировании ≥20 или PD ≥3,66, наблюдалась значительная связь с более высоким RR для MС (р < 0,05). RR = 4,06 (95% ДИ: 2,11–7,84) у пациентов с тяжелым пародонтитом по сравнению с участниками без пародонтита (p < 0,001)
|
|
Kim O. S.
et al. [50]
|
В исследование были включены 5078 участников
(2964 женщин и 2114 мужчин). Из них у 2474
(48,7%) МС и ВЗП
|
Перекрестное исследование.
МС,
пародонтит
|
Распространенность МС была выше в группе с умеренным и тяжелым пародонтитом, чем в группе без пародонтита или с легким пародонтитом среди мужчин (RR = 1,13, 95% ДИ: 0,93–1,37; RR = 1,43, 95% ДИ:
1,17–1,73, соответственно)
|
|
Tegelberg P.
et al. [55]
|
1496 пациентов с МС в возрасте 31 и 46 лет
|
Когортное исследование.
МС,
пародонтит
|
Относительный риск развития ПК≥4мм и убыль альвеолярной кости ≥ 5 мм был выше у лиц с экспозицией по MС ≥ 15 лет (RR = 1,8, 95% ДИ: 1,6–2,1 и RR = 1,5,
95% ДИ: 1,3–1,9, соответственно), чем у тех, чья экспозиция была < 15 лет (RR = 1,2, 95% ДИ: 1,1–1,3 и RR =
1,1, 95% ДИ 1,0–1,3, соответственно)
|
Примечание: RR – относительный риск, OR – отношение шансов.
са – P. gingivalis, Treponema denticola, T. Forsythia [68]. У диабетиков преобладали виды, принадлежащие к Fusobacterium, Parvimonas, Peptostreptococcus, Gemella, Streptococcus, Leptotrichia, Filifactor, Veillonella, TM7 и Terrahemophilus. Эти микробиомы демонстрировали значительную кластеризацию в зависимости от уровня HbA1c (преддиабетический (<6,5%), диабетический (6,5-9,9%), диабетический >10%).
При изучении связи между СД2 и составом микробиома поддесневой зоны с помощью культивирования или целевых молекулярных подходов 75% микробиоты поддесневой области пациентов с СД2 и пародонтитом составляют грамположительные факультативные и грамотрицательные анаэробы, при этом наблюдается преобладание видов, принадлежащих к родам Fusobacterium, Parvimonas, Peptostreptococcus, Gemella, Streptococcus, Leptotrichia, Filifactor, Veillonella, TM7 и Terrahemophilus [65].
Нарушения в микробиоте полости рта связаны с возникновением и прогрессированием заболеваний пародонта и СД2. Изучение состава бактерий с помощью секвенирования 16S рДНК в пробах зубного налета пациентов с заболеваниями пародонта в зависимости от гликемического статуса позволило выявить
>98%. Firmicutes, Proteobacteria, Bacteroidetes, Fusobacteria и Actinobacteria, у пациентов с СД2 наблюдается значительное преобладание Fusobacteria и Actinobacteria по сравнению с Proteobacteria. Присутствие в зубном налете микроорганизма Actinobacteria значительно повышало вероятность развития СД2 на 10% у лиц с наличием симптома кровоточивости, в то время как Fusobacteria увеличивали этот показатель на 14%, при наличии пародонтального кармана ≥4 мм Fusobacteria снижали вероятность развития СД2 на 47% [61].
Gfwbtyns c CL2 имели значительно более высокие средние общие уровни (PH: p < 0,001, и GP_NS), меньшую долю «красного» комплекса (GP: p < 0,01), большую долю «желтого»» (GP; p < 0,001) и «оранжевого» (GP; p < 0,01) комплекса, чем лица без CД2. У лиц с СД2 наблюдалось значительно большая средняя глубина карманов и более высокий уровень G. morbillorum (p < 0,05), а у лиц с ожирением или дислипидемией – более высокий уровень, распространенность или доля Streptococcus spp., Actinomyces spp. и Capnocytophaga spp. [62].
По данным Sabharwal A. и совторов (2019), разнообразие состава микробиоты слюны уменьшалось у больных с СД2 и увеличилось по мере прогрессирования воспалительных заболеваний пародонта по сравнению с пародонтологически здоровыми людьми. У лис с СД2 и пародонтитом в составе микробиоты слюны наблюдалось повышение уровня P. intermedia, P. gingivalis и T. forsythia [63].
Анализ данных источников литературы подтверждает необходимость более тесного сотрудничества между врачами-стоматологами и врачами-эндокринологами, что согласуется с данными Ranjit R. (2022) при ведении пациентов с различными компонентами метаболического синдрома [5].
ЗАКЛЮЧЕНИЕ
Таким образом, систематический анализ источников литературы подтверждает необходимость более глубокого исследования заболеваний пародонта на фоне нозологий, входящих в метаболический синдром.
Нарушения спектра и разнообразия качественного и количественного состава микробиоты различных биотопов – поддесневой области, десневой борозды и слюны – обусловлено взаимным влиянием компонентов метаболического синдрома.
Взаимосвязь компонентов метаболического синдрома и воспалительных заболеваний пародонта может являться критерием для разработки и внедрения новых диагностических и лечебно-профилактических программ у данной категории лиц.
Декларация о финансовых и других взаимоотношениях. Разработка плана и дизайна исследования производилась всеми авторами, внесшими равнозначный вклад в написание рукописи. Окончательная версия рукописи была одобрена всеми авторами. Авторы не получали гонорар за исследование.
Declaration of financial and other relationships. The development of the research plan and design was carried out by all the authors who made an equal contribution to the writing of the manuscript. The final version of the manuscript was approved by all the authors. The authors did not receive a research fee.